Definisi
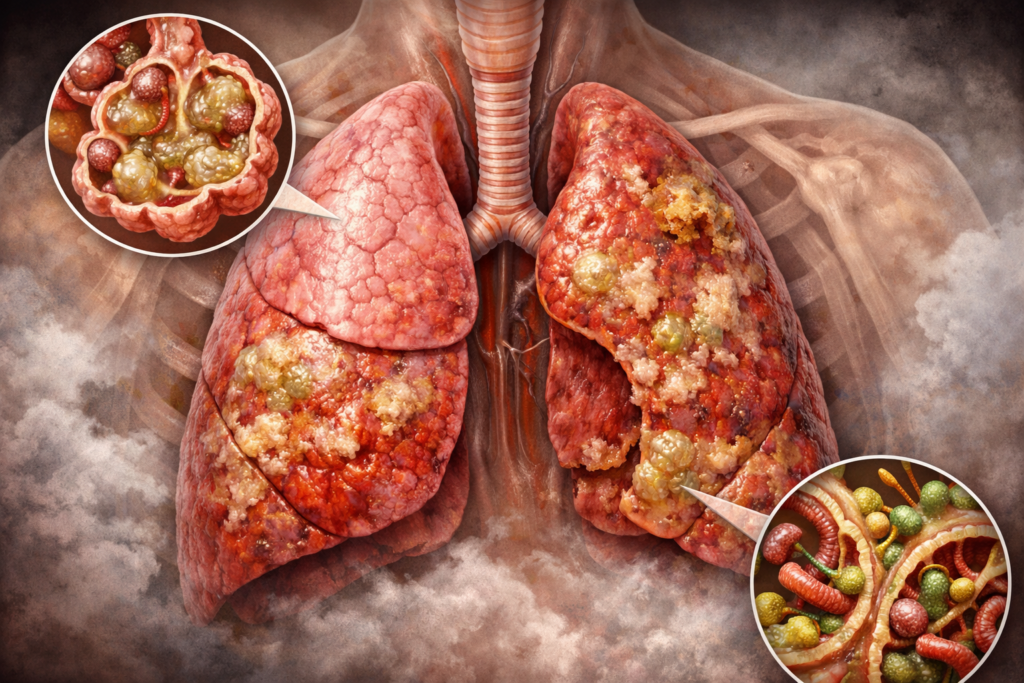
Community-Acquired Pneumonia (CAP) adalah infeksi akut pada parenkim paru yang didapat di luar rumah sakit atau fasilitas kesehatan, yang ditandai dengan gejala gangguan pernapasan seperti batuk dan sesak napas, serta temuan infiltrat baru pada pemeriksaan rontgen paru.1
Gejala
Gejala dan tanda klinis saja tidak cukup untuk menegakkan diagnosis pneumonia. Diagnosis pasti penumonia ditegakkan apabila pemeriksaan radiologi menunjukkan adanya infiltrat/opasitas/konsolidasi/air bronchogram disertai dengan gejala secara tiba-tiba (awitan akut) seperti:1
- Batuk
- Nyeri dada
- Sesak napas
- Perubahan karakteristik sputum/purulent
- Suhu tubuh ≥38°C
- Suara napas bronkial dan ronki
- Jumlah leukosit ≥10.000 sel/µL atau <4500 sel/µL dengan peningkatan neutrofil batang
Faktor Risiko
Terjadinya CAP dipengaruhi oleh tiga kelompok faktor risiko, antara lain:1
Faktor Sosial
- Merokok
- Konsumsi alkohol
- Penggunaan obat-obatan (terapi imunosupresif, steroid oral, dan Proton Pump Inhibitor (PPI))
Komorbiditas
- Riwayat pneumonia sebelumnya
- Penyakit paru obstruktif kronik (PPOK), asma
- Gagal jantung
- Diabetes mellitus
- Stroke atau demensia
- Kondisi imunosupresi (kanker, HIV)
- Penyakit hati kronik
- Penyakit ginjal kronik
Faktor-faktor Lain yang Meningkatkan Risiko Infeksi
- Terjadi kontaminasi pada sistem pendingin ruangan (AC) atau sistem pemanas air, yang dapat menjadi media penyebaran kuman apabila tidak dibersihkan secara rutin.
- Lingkungan yang ramai dan padat, yang memudahkan penularan penyakit melalui udara atau kontak langsung antar individu.
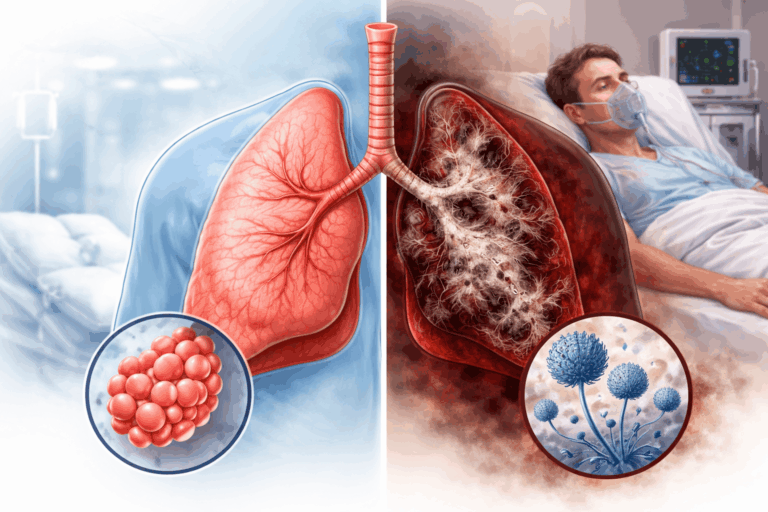
Penilaian Derajat Keparahan Pneumonia
Menurut pedoman IDSA/ATS, pneumonia dikategorikan sebagai pneumonia berat apabila ditemukan satu atau lebih kriteria mayor, atau setidaknya ≥3 kriteria minor.2
Tabel 1. Kriteria untuk Menentukan Pneumonia Berat yang Didapat dari Community-Acquired Pneumonia (CAP)
| Kriteria minor |
| Frekuensi napas ≥30 kali/menit |
| PaO2/FiO2 ≤250 mmHg |
| Radiologi menunjukkan multilobar infiltrat |
| Kesadaran menurun/disorientas |
| Uremia (blood urea nitrogen / BUN ≥20 mg/dl) |
| Leukopenia* (leukosit <4000 sel/µL) |
| Trombositopenia (trombosit <100.000 sel/µL) |
| Hipotermia (suhu tubuh <36°C) |
| Hipotensi yang memerlukan resusitasi cairan agresif |
| Kriteria mayor |
| Membutuhkan ventilasi mekanis |
| Syok septik yang membutuhkan vasopresor |
Faktor Risiko Pseudomonas aeurigona dan MRSA
Tabel 2. Faktor Risiko Pseudomonas aeurigona dan MRSA1
| Faktor Risiko | |
| Pseudomonas aeruginosa | – Bronkiektasis – Penggunaan kortikosteroid (setara dengan Prednisone oral ≥10 mg/hari selama 2 minggu atau lebih) – Pengobatan antibiotik spektrum luas >7 hari pada 90 hari terakhir |
| MRSA | – Perawatan di rumah sakit dalam 3 bulan terakhir (daerah dengan angka kejadian MRSA >20%) – Pemakaian antibiotik parenteral dalam 3 bulan terakhir (daerah dengan angka kejadian MRSA >20%) – Riwayat hasil isolat respirasi positif MRSA |
Pengobatan
Pengobatan Empiris CAP pada Orang Dewasa untuk Rawat Jalan2,3
Tabel 3. Strategi Perawatan Awal untuk Pasien Rawat Jalan dengan CAP
| Regimen Standar | |
| Tidak ada penyakit penyerta atau faktor risiko untuk MRSA atau bakteri Pesudomonas aeruginosa* | Amoxicillin ATAU |
| Doxycycline ATAU | |
| Macrolide (jika resisten pneumokokus lokal <25%)† | |
| Dengan penyakit penyerta‡ | Terapi kombinasi dengan Amoxicillin/Clavulanic acid atau Cephalosporin dan Macrolide atau Doxycycline$ |
| ATAU | |
| Monoterapi dengan Fluoroquinolone¶ |
Definisi singkatan: MRSA = Methicillin-resistant Staphylococcus aureus
*Merujuk pada tabel 2
†Amoxicillin, Doxycycline, Azithromycin, Clarithromycin
‡Komorbiditas meliputi penyakit jantung, paru-paru, hati, atau gagal ginjal kronis, diabetes mellitus, alkoholisme, keganasan, atau asplenia
$Amoxicillin/Clavulanic acid, Cefuroxime atau Cefpodoxime; dan Azithromycin, Clarithromycin, atau Doxycycline
¶Levofloxacin atau Moxifloxacin
*Pasien dewasa tanpa penyakit penyerta dan tanpa faktor risiko terhadap patogen yang resisten terhadap antibiotik (Tabel 3)
- Amoxicillin 1 g tiga kali sehari (rekomendasi kuat, kualitas bukti sedang), ATAU
- Doxycycline 100 mg dua kali sehari (rekomendasi bersyarat, kualitas bukti rendah), ATAU
- Azithromycin 500 mg pada hari pertama, kemudian 250 mg setiap hari atau Azithromycin 500 mg sekali sehari5 atau Clarithromycin 500 mg dua kali sehari atau Clarithromycin ER 1.000 mg setiap hari (rekomendasi bersyarat, kualitas bukti sedang)
‡Pasien dewasa dengan penyakit penyerta
Terapi kombinasi:
- Amoxicillin/Clavulanic acid 500 mg/125 mg tiga kali sehari, atau Amoxicillin/Clavulanic acid 875 mg/125 mg dua kali sehari, atau Amoxicillin/Clavulanic acid 2.000 mg/125 mg dua kali sehari, atau Cefuroxime 500 mg dua kali sehari; DAN
- Azithromycin 500 mg pada hari pertama, kemudian 250 mg setiap hari atau Azithromycin 500 mg sekali sehari; atau Clarithromycin 500 mg dua kali sehari; atau ER 1.000 mg sekali sehari (rekomendasi kuat, kualitas bukti sedang untuk terapi kombinasi), atau Doxycycline 100 mg dua kali sehari (rekomendasi bersyarat, kualitas bukti rendah untuk terapi kombinasi); ATAU
Monoterapi:
- Levofloxacin 750 mg setiap hari, Moxifloxacin 400 mg setiap hari (rekomendasi kuat, kualitas bukti sedang)
Pengobatan Empiris CAP pada Pasien Rawat Inap Dewasa
Tabel 4. Strategi Perawatan Awal untuk Pasien Rawat Inap
| Regimen Standar | Riwayat rawat inap dan penggunaan antibiotik parenteral (<90 hari terakhir), serta memiliki faktor risiko MRSA | Riwayat rawat inap dan penggunaan antibiotik parenteral (<90 hari terakhir), serta memiliki faktor risiko P. aeruginosa | |
| Pneumonia rawat inap tidak berat* | β-Lactam+Macrolide† atau Fluoroquinolone‡ | Lakukan pengambilan sampel kultur dan PCR hidung (jika tersedia). Antibiotik untuk MRSA diberikan jika hasil pemeriksaan positif | Lakukan pengambilan sampel kultur, namun berikan pengobatan terhadap P. aeruginosa hanya jika hasil kultur positif |
| Pneumonia rawat inap berat* | β-Lactam+Macrolide† atau β-Lactam + Fluoroquinolone‡ | Tambahkan cakupan terhadap MRSA$ dan lakukan PCR hidung serta pemeriksaan kultur untuk memfasilitasi deeskalasi terapi atau mengonfirmasi perlunya melanjutkan pengobatan | Tambahkan cakupan terhadap P. aeruginosaӀӀ dan lakukan pemeriksaan kultur untuk memfasilitasi deeskalasi terapi atau mengonfirmasi perlunya melanjutkan pengobatan |
Definisi singkatan: MRSA = Methicillin-resistant Staphylococcus aureus
*Seperti yang didefinisikan oleh pedoman kriteria keparahan ATS/IDSA CAP tahun 2019 (Tabel 1)
†Ampicillin+Sulbactam, Cefotaxime, Ceftriaxone, atau Ceftaroline DAN Azithromycin atau Clarithromycin
‡Levofloxacin atau Moxifloxacin
$Vancomycin atau Linezolid
ӀӀPiperacillin-tazobactam, Cefepime, Ceftazidime, Imipenem, Meropenem, atau Aztreonam
Pasien dewasa dengan CAP derajat tidak berat, tanpa faktor risiko MRSA atau P.aeruginosa (Tabel 4):
Terapi kombinasi
- Ampicillin+Sulbactam 1,5-3 g setiap 6 jam, Cefotaxime 1-2 g setiap 8 jam, Ceftriaxone 1-2 g setiap hari, atau Ceftaroline 600 mg setiap 12 jam); DAN
- Azithromycin 500 mg setiap hari, Clarithromycin 500 mg dua kali sehari (rekomendasi kuat, bukti berkualitas tinggi); ATAU
Monoterapi
- Levofloxacin 750 mg setiap hari, Moxifloxacin 400 mg setiap hari (rekomendasi kuat, kualitas bukti tinggi)
Pasien dewasa dengan CAP derajat berat, tanpa faktor risiko MRSA atau P.aeruginosa (Tabel 4):
Terapi kombinasi
- Ampicillin+Sulbactam 1,5-3 g setiap 6 jam, Cefotaxime 1-2 g setiap 8 jam, Ceftriaxone 1-2 g setiap hari, atau Ceftaroline 600 mg setiap 12 jam); DAN
- Azithromycin 500 mg setiap hari, Clarithromycin 500 mg dua kali sehari (rekomendasi kuat, kualitas bukti sedang); ATAU
- Ampicillin+Sulbactam 1,5-3 g setiap 6 jam, Cefotaxime 1-2 g setiap 8 jam, Ceftriaxone 1-2 g setiap hari, atau Ceftaroline 600 mg setiap 12 jam); DAN
- Levofloxacin 750 mg setiap hari, Moxifloxacin 400 mg setiap hari (rekomendasi kuat, kualitas bukti rendah)
Pasien dewasa dengan CAP yang memiliki kontraindikasi terhadap antibiotik golongan Macrolide dan Fluoroquinolone, dapat menggunakan terapi alternatif sebagai lini ketiga pengobatan:
Terapi kombinasi dengan β-lactam (Ampicillin+Sulbactam, Cefotaxime, Ceftaroline, atau Ceftriaxone) dan Doxycycline 100 mg dua kali sehari (rekomendasi bersyarat, kualitas bukti rendah)
Pasien dewasa dengan faktor risiko MRSA dan P.aeruginosa (Tabel 4):
Pedoman ATS merekomendasikan pemberian terapi empiris untuk MRSA dan P.aeruginosa hanya jika terdapat faktor risiko yang telah divalidasi secara lokal (rekomendasi kuat, kualitas bukti sedang).
- Pilihan terapi empiris untuk MRSA meliputi Vancomycin 15-20 mg/kg/dosis setiap 8-12 jam5 atau Linezolid 600 mg setiap 12 jam.
- Pilihan terapi empiris untuk P.aeruginosa meliputi Piperacillin-tazobactam 4,5 g setiap 6 jam, Cefepime 2 g setiap 8 jam, Ceftazidime 2 g setiap 8 jam, Aztreonam 2 g setiap 8 jam, Meropenem 1 g setiap 8 jam, atau Imipenem 500 mg setiap 6 jam.
Pemberian Kortikosteroid untuk Pasien Rawat Inap Dewasa2,3
Peran penggunaan kortikosteroid sebagai terapi tambahan pada CAP terus berkembang. Pemberiannya bertujuan untuk menekan respons peradangan akibat pneumonia, sehingga dapat mengurangi risiko terjadinya kerusakan paru, ARDS, dan kematian. Menurut pedoman IDSA/ATS, tidak terdapat bukti yang menunjukkan bahwa penggunaan kortikosteroid memberikan manfaat terhadap penurunan angka kematian atau kegagalan organ pada pasien CAP tidak berat. Bukti manfaat pada pasien CAP berat juga masih terbatas. Penggunaan kortikosteroid dengan dosis setara Hydrocortisone 240 mg per hari selama maksimal 7 hari terutama berisiko menyebabkan hiperglikemia. Selain itu, terdapat kemungkinan peningkatan angka rawat inap berulang serta kekhawatiran terhadap komplikasi yang lebih berat dalam 30-90 hari setelah terapi.
Penggunaan kortikosteroid tetap direkomendasikan pada pasien dengan syok septik yang tidak membaik meskipun telah diberikan resusitasi cairan dan vasopresor secara adekuat. Rekomendasi ini tidak dimaksudkan untuk meniadakan penggunaan kortikosteroid pada pasien dengan penyakit komorbid, seperti penyakit paru obstruktif kronis, asma, dan penyakit autoimun, mengingat pada kondisi tersebut kortikosteroid merupakan komponen terapi yang telah ditetapkan dan didukung oleh bukti ilmiah. Sebaliknya, penggunaan kortikosteroid tidak direkomendasikan secara rutin pada pasien dewasa dengan CAP yang tidak berat, CAP berat, maupun pneumonia influenza yang parah.
Durasi Terapi Antibiotik
Durasi pemberian antibiotik umumnya ditentukan berdasarkan respons klinis pasien terhadap pengobatan. Pada semua pasien, terapi diberikan hingga pasien bebas demam dan stabil secara klinis selama minimal 48 jam, dengan total durasi pengobatan paling sedikit lima hari.3
- Infeksi ringan biasanya memerlukan terapi selama 5-7 hari
- Infeksi berat atau pada pasien dengan penyakit kronis umumnya memerlukan terapi selama 7-10 hari
- Terapi lebih lama dapat dibutuhkan pada pasien dengan gangguan sistem imun, infeksi oleh patogen tertentu (misalnya Pseudomonas aeruginosa), atau bila terdapat komplikasi
Pencegahan
Salah satu pencegahan yang dapat dilakukan yaitu dengan pemberian vaksinasi pneumokokal dan vaksin influenza1,4,6
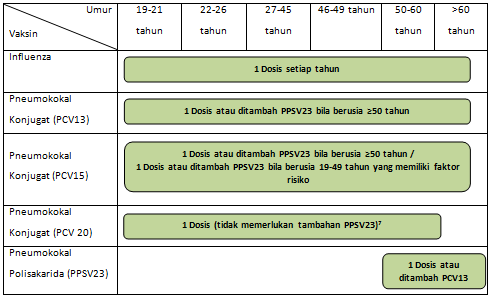
Vaksinasi Influenza4
- Semua orang dewasa dianjurkan untuk vaksinasi influenza satu kali setiap tahun.
- Beberapa kelompok/kondisi yang sangat dianjurkan untuk mendapatkan vaksinasi Influenza: gangguan sistem pernapasan kronik, penyakit ginjal kronik, gangguan kardiovaskular (gagal jantung, penyakit jantung koroner, hipertensi, aritmia, gangguan katup jantung, defek kongential), diabetes mellitus, imunosupresi (HIV/AIDS, kanker, dll), lansia, karyawan/pekerja, tenaga kesehatan, perokok, pelancong, orang yang tinggal di panti jompo/ tempat penampungan, dan calon jemaah haji/umroh.
- Cara pemberian: suntikan intramuskular (IM)
Vaksinasi Pneumokokal Konjugat PCV13/ PCV15/ PCV204,8
- Vaksinasi pneumokokal konjugat dapat diberikan pada orang dewasa dimulai usia 18 tahun dengan PCV13, PCV15, atau PCV20.
- Pasien usia 19-49 tahun dengan penyakit hati kronis, imunosupresi, gagal ginjal kronis, mendapatkan terapi imunosupresan jangka panjang, penerima transplantasi organ, serta akan berpergian ke daerah yang berisiko mengalami penularan pneumokokus, seperti haji dan umroh sangat dianjurkan menerima Vaksinasi pneumokokal.
- Cara pemberian: suntikan intramuskular (IM)
Vaksinasi Pneumokokal Polisakarida (PPSV23)6
- Vaksinasi PPSV23 harus diberikan pada orang berusia 50 tahun ke atas.
- Pasien yang menerima PPSV23 pada usia 50 tahun atau lebih hanya memerlukan 1 dosis.
- Orang dewasa usia 19-49 tahun yang berisiko tinggi mengalami penyakit pneumokokus, misalnya penyakit ginjal kronis atau imunosupresi lainnya termasuk kanker maupun penggunaan kortikosteroid perlu menerima dosis kedua PPSV23 lima tahun setelah pemberian PPSV23 dosis pertama.
- Cara pemberian: suntikan intramuskular (IM) atau subkutan (SC)
Segera jadwalkan konsultasi ke dokter spesialis paru dan layanan vaksinasi di Pondok Sehat RKZ Surabaya untuk menjaga kesehatan pernapasan Anda dan mencegah penyakit melalui vaksinasi. Untuk informasi lebih lengkap, dapat dilihat di: https://rkzsurabaya.com/pondok-sehat/ dan https://rkzsurabaya.com/dokter-spesialis-paru/
Daftar Pustaka
- Kemenkes. 2023. Pedoman Nasional Pelayanan Kedokteran Tata Laksana Pneumonia Pada Dewasa. Available at https://www.kemkes.go.id/id/pnpk-2023—tata-laksana-pneumonia-pada-dewasa
- Metlay P.J dkk. 2019. Diagnosis and Treatment of Adults with Community-acquired Pneumonia. American Thoracic Society. Available at https://www.atsjournals.org/doi/full/10.1164/rccm.201908-1581ST
- Ramirez A.J. 2025. Overview of Community-acquired Pneumonia in Adults. UpToDate. Available at https://www.uptodate.com/contents/overview-of-community-acquired-pneumonia-in-adults#H384303177
- PAPDI. 2024. Jadwal Imunisasi Dewasa. Available at https://imuni.id/wp-content/uploads/2024/07/Jadwal-Vaksinasi-Dewasa-PAPDI-2024.pdf
- Aplikasi Lexicomp Version 9.0.5, Copyright 2025, Walters Kluwer Clinical Drug Information, Inc
- Vivian, M.E. 2025. Pneumococcal Vaccine. MSD Manual. Available at https://www.msdmanuals.com/professional/infectious-diseases/immunization/pneumococcal-vaccine
- CDC. Pneumococcal Vaccine Recommendations. October 2024. Available at https://www.cdc.gov/pneumococcal/hcp/vaccine-recommendations/index.html
- CDC. Pneumococcal Vaccination. October 2024. Available at https://www-cdc-gov.translate.goog/pneumococcal/vaccines/index.html?_x_tr_sl=en&_x_tr_tl=id&_x_tr_hl=id&_x_tr_pto=tc