Interaksi obat adalah perubahan efek atau cara kerja obat akibat digunakan bersamaan dengan obat lain, makanan, minuman, suplemen atau produk herbal. Interaksi ini dapat:1
- Menimbulkan efek berbahaya
- Tidak menimbulkan dampak berarti
- Memberikan manfaat dalam kondisi tertentu
Interaksi obat dengan obat lain
Secara umum, interaksi antar obat terjadi melalui 2 mekanisme utama, yaitu:
Interaksi farmakokinetik
Suatu obat dapat memengaruhi kadar obat lain di dalam tubuh dengan mengubah proses penyerapan, distribusi, metabolisme, atau eliminasi (pengeluaran).1
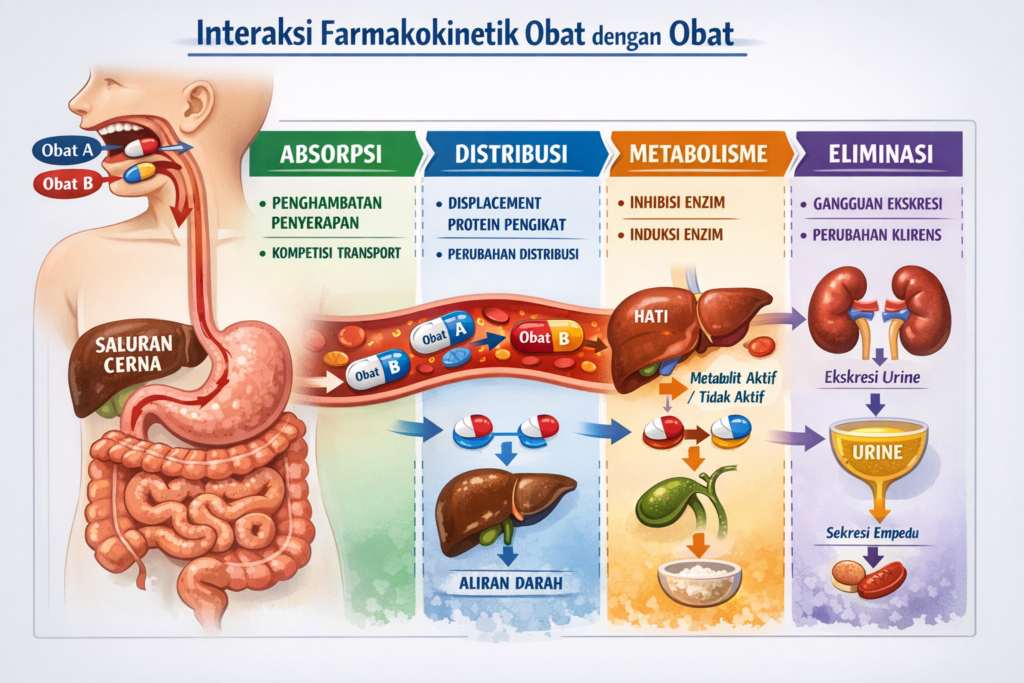
Interaksi pada proses penyerapan melalui saluran cerna1,2,3
Konsumsi dua obat oral atau lebih secara bersamaan memengaruhi jumlah atau kecepatan penyerapan obat ke dalam tubuh. Interaksi ini dapat dicegah dengan memberi jeda minum obat selama 2 jam.
Contoh:
- Arang aktif, kaolin-pektin, atau antasida dapat menyerap atau mengikat obat lain sehingga obat sulit diserap dan efektivitasnya menurun.
- Ranitidine, Antasida, atau golongan Proton Pump Inhibitor (contoh: Pantoprazole, Lansoprazole, Omeprazole, Esomeprazole) dapat meningkatkan pH lambung, sehingga menurunkan penyerapan Ketoconazole.
- Metoclopramide mempercepat pengosongan lambung, sehingga meningkatkan penyerapan Paracetamol.
- Rifampicin meningkatkan jumlah protein (P-glycoprotein) di usus yang berfungsi mengontrol penyerapan obat, sehingga penyerapan Digoxin menurun.
Interaksi ikatan protein dalam darah1,4
Setelah diserap, obat akan berikatan dengan protein dalam darah. Beberapa obat dapat “menggeser” ikatan obat lain sehingga jumlah obat dalam bentuk bebas akan meningkat. Secara klinis interaksi ini tidak terlalu bermakna, namun perlu diwaspadai untuk obat dengan indeksi terapi sempit, contohnya: Theophylline, Digoxin, Phenytoin, dan Warfarin.
Interaksi pada proses metabolisme obat1,3,4
Sebagian besar obat akan dimetabolisme oleh enzim hati. Interaksi dapat terjadi melalui mekanisme induksi atau penghambatan enzim oleh suatu obat.
Induksi enzim
Suatu obat dapat meningkatkan aktivitas enzim, akibatnya:
- Kecepatan metabolisme obat lain meningkat, sehingga kadar dan efektivitasnya menurun
- Pembentukan metabolit toksik meningkat
Contoh:3
- Carbamazepine, Rifampicin, atau Phenytoin meningkatkan produksi metabolit toksik Paracetamol sehingga berisiko menyebabkan toksisitas hati.
- Rifampicin menginduksi enzim hati yang memetabolisme hormon esterogen dan progesteron sehingga efektivitas kontrasepsi hormonal (pil, suntik, implan, susuk, patch) menurun dan risiko kehamilan meningkat. Selama penggunaan Rifampicin, disarankan menggunakan metode kontrasepsi non hormonal seperti kondom atau IUD.
Penghambatan enzim
Obat tertentu dapat menghambat enzim sehingga kadar obat lain meningkat dan berisiko menimbulkan toksisitas atau efek samping.
Contoh: Ketoconazole menghambat enzim CYP3A4 yang memetabolisme Alprazolam sehingga meningkatkan efek sedasi. Kombinasi obat ini harus dihindari.3
Interaksi pada proses eliminasi1,3
Suatu obat dapat mempercepat atau memperlambat pengeluaran obat lain dari tubuh. Kelompok yang lebih berisiko mengalami interaksi ini adalah pasien geriatri atau yang mengalami penurunan fungsi hati atau ginjal.
Contoh: obat anti-inflamasi non-steroid seperti Asam mefenamat, Celecoxib, Diclofenac sodium dapat mengurangi aliran darah ginjal, sehingga menghambat pengeluaran Methotrexate. Akibatnya, kadar Methotrexate dalam darah meningkat dan risiko efek samping menjadi lebih tinggi.
Interaksi Farmakodinamik
Interaksi ini terjadi ketika dua obat bekerja pada tempat atau sistem fisiologik yang sama sehingga memberikan efek terapi maupun efek samping yang serupa atau berlawanan, namun tidak memengaruhi kadar obat dalam darah.1,2 Contoh interaksi farmakodinamik dapat dilihat pada Tabel 1.
| Efek interaksi | Contoh obat |
| Berlawanan (antagonis) | Golongan beta blocker non selektif seperti Propranolol akan mengurangi efek melegakan saluran pernapasan dari obat golongan beta 2 agonis seperti Salbutamol. Golongan kortikosteroid memberi efek peningkatan kadar gula darah yang berlawanan dengan efek obat antidiabetes. |
| Aditif | Kombinasi antihipertensi Captopril atau Lisinopril dan Amlodipine menghasilkan kontrol tekanan darah lebih baik. Alprazolam dan Tramadol dapat meningkatkan efek mengantuk serta risiko gangguan saluran napas. |
| Sinergis | Kombinasi antibiotik Sulfamethoxazole dan Trimethoprim untuk mengatasi infeksi. Kombinasi Paracetamol dan Caffeine memberikan efek pereda nyeri lebih baik dibanding penggunaan secara tunggal. |
Interaksi obat dengan makanan atau minuman
Makanan atau minuman juga dapat memengaruhi efek obat di dalam tubuh. Interaksi ini umumnya dapat dihindari dengan mengatur waktu minum obat dan makanan dengan tepat.1,4
| Nama Obat | Interaksi | Pencegahan |
| Alendronic Acid | Makanan, minuman, dan produk olahan susu dapat menurunkan penyerapan | Obat diminum saat perut kosong, minimal 30 menit sebelum konsumsi makanan atau minuman pada pagi hari |
| Warfarin | Makanan dengan kandungan Vitamin K tinggi dapat menurunkan efektivitas Warfarin | Obat tidak boleh diminum bersama dengan makanan yang mengandung Vitamin K seperti sayuran hijau |
| Captopril | Makanan dapat menurunkan kadar Captopril dalam darah | Obat diminum saat perut kosong, 1 jam sebelum atau 2 jam setelah makan |
| Rifampicin | Makanan dapat menghambat penyerapan Rifampicin | Rifampicin diminum 1 jam sebelum atau 2 jam sesudah makan |
| Sucralfate | Makanan dapat menghambat penyerapan Sucralfate | Sucralfate diminum saat perut kosong, 1 jam sebelum, 2 jam sesudah makan, atau pada malam sebelum tidur |
| Tetracycline | Makanan dan produk olahan susu dapat menurunkan konsentrasi Tetracycline | Obat diminum 1 jam sebelum atau 2 jam sesudah makan. Hindari penggunaan bersama dengan produk olahan susu |
| Theophylline | Makanan tinggi protein dan rendah karbohidrat dapat meningkatkan eliminasi Theophylline; sedangkan makanan rendah protein dan tinggi karbohidrat dapat menurunkan eliminasi Theophylline. | Hindari asupan protein dan karbohidrat yang ekstrem saat mengonsumsi Theophylline. |
Interaksi obat dengan suplemen atau herbal
Suplemen makanan dengan kandungan vitamin, mineral, atau asam amino serta obat herbal dapat berinteraksi dengan obat resep atau medikasi yang dijual bebas. Sayangnya, penelitian mengenai interaksi obat herbal dan obat konvensional (sintetik) masih terbatas dan seringkali kurang didukung oleh uji klinis yang memadai, sehingga potensi efek samping atau pengurangan efektivitas terapi sulit diprediksi.
| Suplemen/Herbal | Obat yang dipengaruhi | Efek interaksi | Solusi |
| Kalsium, Zat Besi | Ciprofloxacin | Kalsium menurunkan penyerapan Ciprofloxacin | Mengonsumsi Ciprofloxacin 2 jam sebelum atau 6 jam setelah konsumsi Kalsium atau Zat besi |
| Vitamin K | Warfarin | Menurunkan efek Warfarin sehingga meningkatkan risiko penggumpalan darah | Monitoring bila digunakan secara bersamaan |
| Vitamin E | Clopidogrel, Ticagrelor, Aspirin | Meningkatkan efek antiplatelet | Monitoring |
| Asam lemak Omega-3 | Clopidogrel | Meningkatkan efek antiplatelet | Monitoring |
| Kalsium | Levothyroxine | Menurunkan efek Levothyroxine | Memberi jarak minum minimal 4 jam |
| Ginkgo Biloba | Warfarin, Aspirin | Meningkatkan efek antikoagulan, efek samping atau efek toksik | Hindari kombinasi, bila digunakan bersamaan monitoring tanda dan gejala pendarahan |
Tips menghindari interaksi obat yang tidak diinginkan
- Perhatikan bagian “Peringatan” terkait interaksi obat pada brosur obat.
- Berkonsultasi dengan Apoteker atau Dokter terkait obat atau makanan yang harus dihindari selama minum obat.
- Waspada dengan obat yang memiliki jendela terapi sempit contohnya antikoagulan, obat antidiabetes, antiepilepsi, imunosupresan, dll.
- Mengonsumsi obat dengan segelas air mineral kecuali dokter menyarankan cara pakai yang berbeda.
- Hindari konsumsi makanan/ minuman dengan obat secara bersamaan kecuali diinstruksikan lain oleh dokter.
- Sampaikan kepada tenaga kesehatan riwayat kesehatan dan obat-obatan yang sedang dikonsumsi.
Pustaka
- Specialist Pharmacy Service, 2024, Understanding drug interactions, diakses tanggal 21 Januari 2026, dari https://www.sps.nhs.uk/articles/understanding-drug-interactions/
- Lynch, S.S., 2025, Interaksi Obat, Manual MSD Versi Konsumen, diakses tanggal 21 Januari 2026, dari https://www.msdmanuals.com/id/home/obat/faktor-yang-memengaruhi-respons-terhadap-medikasi/interaksi-obat
- Aplikasi Lexidrug Mobile, 2026. Lexi-Drugs Multinational.
- Adiputra M.A., et al., 2025, Buku Ajar Pengantar Ilmu Farmasi, Jambi: PT Sonpedia Publishing Indonesia, halaman 67-82.
Informasi dan edukasi seputar obat lainnya dapat Anda lihat di sini: https://rkzsurabaya.com/berita-artikel/