Fungal pneumonia meningkat seiring bertambahnya populasi pasien dengan gangguan sistem imun, keganasan dan penggunaan obat-obatan yang menekan daya tahan tubuh. Infeksi jamur serius diketahui sebagai penyebab morbiditas dan mortalitas. Oleh karena itu, diperlukan diagnosis dan pengobatan yang cepat dan tepat, salah satunya dengan identifikasi pasien berisiko tinggi sebagai langkah awal untuk menekan angka kematian.1,2,3,4
Faktor Risiko
Risiko infeksi jamur meningkat pada pasien dengan kekebalan tubuh yang lemah atau pasien dengan kondisi penyerta, seperti:2,3,5
- HIV/AIDS
- Tuberkulosis
- Asma
- Penyakit paru obstruktif kronis (PPOK)
- Bronkiektasis
- Keganasan paru dan rongga toraks
- Kanker dengan kemoterapi
- Penerima transplantasi organ
Selain itu, penggunaan Central Venous Catheter (CVC), antibiotik spektrum luas maupun kortikosteroid sistemik jangka panjang, total parenteral nutrition (TPN), perawatan di Intensive Care Unit (ICU) dalam waktu lama, kolonisasi Candida di mukosa dan gagal ginjal juga menjadi faktor risiko lain yang meningkatkan kemungkinan mengalami infeksi jamur.
Jenis Infeksi Jamur di Indonesia
Ada sekitar 5,1 juta spesies jamur dan hanya sekitar 300 spesies yang diketahui dapat menyebabkan penyakit pada manusia. Jamur merupakan mikroorganisme yang umum ditemukan di lingkungan, seperti pada tanah, tanaman, permukaan benda, udara, kulit manusia, dan di dalam tubuh.5,6
Berdasarkan penelitian Wahyuningsih, et al. (2021) sekitar 7,7 juta penduduk Indonesia mengalami infeksi jamur serius setiap tahunnya. Beberapa infeksi jamur yang umum ditemukan di Indonesia, antara lain Cryptococcosis pada AIDS, Pneumocystis pneumonia, Histoplasmosis, Talaromyces marneffei, dan Aspergillosis.2
Diagnosis
Ketersediaan laboratorium yang terbatas untuk pemeriksaan jamur seringkali menjadi hambatan, sehingga terjadi kesalahan dalam diagnosis. Fungal pneumonia seringkali memiliki gejala yang mirip dengan penyakit lain, seperti pneumonia akibat bakteri. Hal ini yang menyebabkan para klinisi sulit untuk melakukan diagnosis secara cepat.
Dokter harus melakukan penilaian terkait riwayat penyakit, faktor risiko, gejala, pemeriksaan fisik, dan laboratorium untuk menentukan apakah pasien mengalami fungal pneumonia.
Jenis Obat Anti-Jamur4,7–9
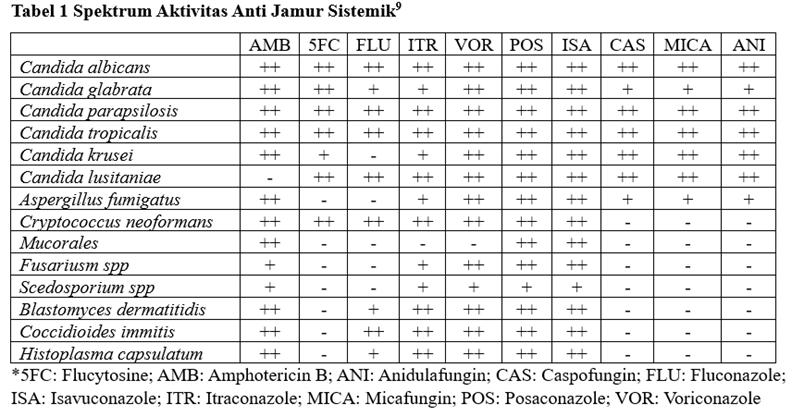
Pada umumnya, pengobatan fungal pneumonia harus berdasarkan dari jenis jamur, keparahan penyakit dan gambaran klinis setiap pasien.
a. Polyenes
Polyenes merupakan produk alami dari Streptomyces nodosus dan merupakan golongan anti jamur pertama yang ditemukan. Generasi pertama memiliki spektrum aktivitas yang luas, tapi berhubungan dengan toksisitas terhadap ginjal dan reaksi terkait infus, sedangkan formulasi lipid memiliki risiko toksisitas yang lebih rendah.
Contoh: Amphotericin B Deoxycholate. Formulasi lipid, yaitu Amphotericin B Liposomal dan Amphotericin B Lipid Complex. Ketiganya belum tersedia di Indonesia.
Spektrum Aktivitas
Amphotericin B merupakan salah satu anti jamur poten yang aktif terhadap Cryptococcus spp dan kebanyakan Candida spp (kecuali Candida lusitaniae), Aspergillus spp. (kecuali Aspergillus terreus), Histoplasma capsulatum, Blastomyces dermatitidis, Coccidioides immitis posadassi, Paracoccidioides, spp. dan kelompok Mucorales.
Mekanisme kerja:
Polyenes bekerja dengan mengikat ergosterol pada membran sel jamur, membentuk saluran trans membran yang menyebabkan kebocoran dan kematian sel.
Administrasi:
Infus intravena selama 2 hingga 6 jam tergantung formulasi yang digunakan. Premedikasi (Paracetamol, Diphenhydramine, dan/atau Hydrocortisone) dapat diberikan 30-60 menit sebelum pemberian obat untuk mengurangi reaksi terkait infus. Meperidine (Pethidine) juga dapat diberikan bila pasien menggigil saat pemberian obat.
Monitoring:
Fungsi ginjal (serum kreatinin, BUN), serum elektrolit (terutama kalium dan magnesium), darah lengkap, dan fungsi liver, suhu, darah lengkap.
b. Triazoles
Contoh: Itraconazole, Fluconazole, Voriconazole, Isavuconazole dan Posaconazole (belum tersedia di Indonesia).
Mekanisme kerja:
Triazoles bekerja dengan mengganggu aktivitas cytochrome P450, menurunkan sintesis ergosterol dan menghambat pembentukan sel membran.
Itraconazole
Itraconazole mengandung 4 cincin lipofilik yang meningkatkan interaksi dengan cytochrome CYP51. Itraconazole efektif untuk infeksi Aspergillus, infeksi mukosa akibat Candida, histoplasmosis, blastomycosis, coccidioidomycosis, dan infeksi jamur lainnya. Itraconazole tidak digunakan pada infeksi sistem saraf pusat (SSP) karena penetrasinya yang buruk.
Spektrum Aktivitas
Aktivitas Itraconazole kebanyakan pada Candida spp. Selain itu, juga aktif terhadap B. dermatitidis, H. capsulatum, Coccidioides spp, Paracoccidioides spp, dan Sporothrix schenckii, Aspergillus spp, termasuk A. fumigatus, A flavus, A nidulans, dan A. terreus.
Administrasi:
Itraconazole kapsul diberikan setelah makan. Belum tersedia Itraconazole injeksi ataupun suspensi di Indonesia.
Monitoring:
Fungsi liver (pada pasien dengan riwayat penyakit hati atau pasien lain dengan indikasi), fungsi ginjal, tanda/gejala gagal jantung, dan neuropati.
Fluconazole
Fluconazole memiliki aktivitas yang baik terhadap Candida albicans dan digunakan untuk pencegahan dan terapi penyakit jamur pada mukosa atau sistemik. Fluconazole digunakan untuk Cryptococcosis dan Coccidioidomycosis, serta memiliki penetrasi yang baik pada SSP.
Spektrum Aktivitas
Fluconazole aktif terhadap Cryptococcus neoformans dan Candida, spp termasuk C. albicans, C. parapsilosis, C. tropicalis, C. lustaniae, dan C. dubliniensis, tetapi tidak aktif terhadap C glabrata dan C. krusei. Fluconazole juga tidak aktif untuk Aspergillus spp, Fusarium spp, Scedosporium spp, atau kelompok Mucorales.
Administrasi:
Infus intravena selama 1 hingga 2 jam, kecepatan pemberian tidak melebihi 200 mg/jam.
Monitoring:
Fungsi liver (SGOT, SGPT, alkaline phosphatase, khususnya pada pasien dengan riwayat penyakit liver), fungsi ginjal, kalium.
Voriconazole
Voriconazole adalah jenis golongan azole yang lebih baru, sering digunakan untuk infeksi Aspergillosis sistemik.
Spektrum Aktivitas
Aktivitas Voriconazole terhadap Candida spp mirip dengan Fluconazole dan Itraconazole. Namun, memiliki aktivitas terhadap C. glabrata yang resisten dengan Fluconazole. Selain itu, Voriconazole juga aktif terhadap Cryptococcus spp, B. dermatitidis, Coccidioides immitis, H. capsulatum, Aspergillus spp, Fusarium spp, dan Scedosporium spp.
Administrasi:
Sediaan injeksi diberikan secara infus intravena selama 1 hingga 3 jam, kecepatan pemberian tidak lebih 3 mg/kg/jam. Sediaan tablet diberikan 1 jam sebelum atau 1 jam setelah makan.
Monitoring:
Fungsi liver (saat memulai terapi dan tiap minggu selama bulan pertama, dan kemudian tiap bulan selama pengobatan jika tidak ada abnormalitas), fungsi ginjal (serum kreatinin saat awal terapi dan secara berkala selama pengobatan, khususnya untuk pasien dengan CrCl <50 mL/min yang menggunakan sediaan injeksi), serum elektrolit (calcium, magnesium, kalium), fungsi penglihatan.
Isavuconazole
Isavuconazole memiliki spektrum aktivitas yang lebih luas, termasuk untuk spesies Mucorales, serta memiliki profil keamanan yang lebih baik. Isavuconazole dapat digunakan untuk Aspergillosis dan Mucormycosis.10
Administrasi
Infus minimal selama 1 jam, harus diberikan melalui infus set dengan filter (ukuran 0,2-12 mikron). Tidak boleh diberikan secara IV bolus.
Monitoring
Reaksi hipersensitivitas, fungsi liver pada awal dan selama obat diberikan. Reaksi infus selama pemberian, seperti hipotensi, dyspnea, menggigil, pusing, kesemutan, mati rasa.
Posaconazole
Posaconazole juga memiliki aktivitas terhadap Candida spp, seperti C. albicans, C. parapsilosis, C. tropicalis, dan C. lustitaniae. Selain itu, juga aktif terhadap Cryptococcus spp, Coccidioide immitis, B. dermatitidis, H. capsulatum, Aspergillus spp dan beberapa Mucorales. Posaconazole juga dapat digunakan untuk oropharyngeal candidiasis, terutama pada pasien yang refrakter dengan Fluconazole dan Itraconazole.
Administrasi
Infus selama 90 menit melalui vena sentral. Obat diberikan melalui infus set dengan filter (0,22 mikron polyethersulfone atau polyvinylidene difluoride). Tidak boleh diberikan secara IV bolus. Pemberian melalui vena perifer hanya digunakan satu kali selama 30 menit pada pasien yang akan menerima dosis berikutnya melalui vena sentral.
Monitoring
Fungsi liver sebelum dan selama pengobatan; fungsi ginjal terutama pada pasien dengan eGFR <50 mL/minute/1,73 m2; serum elektrolit (calcium, magnesium, kalium), darah lengkap.
c. Flucytosine
Mekanisme kerja
Masuk ke dalam sel jamur, bersaing dengan uridylic acid, sehingga mengganggu sintesis protein dan RNA, dan menghambat pembentukan thymidylate, serta menghambat sintesis DNA.
Spektrum anti jamur
Flucytosine memiliki aktivitas pada C. albicans, C. glabrata, C. parapsilosis, dan C. tropicalis, serta Cryptococcus spp. Flucytosine jarang digunakan sebagai terapi tunggal Candidiasis karena resistensi berkembang cepat dengan pengobatan tunggal. Flucytosine tidak aktif melawan jamur dimorfik atau jamur berfilamen. Obat ini belum tersedia di Indonesia.
Administrasi
Infus selama 20 hingga 40 menit.
Monitoring
Elektrolit (terutama kalium), darah lengkap, BUN, fungsi ginjal.
d. Echinocandins
Contoh: Micafungin, Anidulafungin, Caspofungin (belum tersedia di Indonesia).
Mekanisme kerja:
Menghambat 1,3-beta-D-glucan synthase menghasilkan penurunan pembentukan 1,3-beta-D-glucan yang merupakan polisakarida utama penyusun dinding sel Candida; menurunkan kandungan glucan menyebabkan ketidakstabilan osmotik dan lisis sel.
Spektrum aktivitas
Caspofungin, Micafungin, dan Anidulafungin memiliki aktivitas yang serupa. Ketiganya aktif terhadap Candida spp, termasuk C. albicans, C. glabrata, C. dubliniensis, C. tropicalis, C. krusei; Aspergillus spp. Namun, tidak aktif terhadap Cryptococcus spp, endemic dimorphic fungi, Mucorales, Fusarium spp, atau Scedosporium spp.
Micafungin
Administrasi:
Infus intravena selama 1 jam, dapat diberikan lebih lama untuk mencegah reaksi terkait infus.
Monitoring:
Fungsi hati secara periodik, serum kreatinin, BUN, darah lengkap, kemerahan, gatal, dan bengkak pada wajah.
Anidulafungin
Administrasi:
Infus intravena dengan kecepatan pemberian tidak lebih dari 1,1 mg/menit.
Monitoring:
Fungsi liver, anafilaksis atau reaksi terkait infus.
Caspofungin
Administrasi:
Infus perlahan selama 1 jam, tidak boleh diberikan secara IV bolus.
Monitoring:
Fungsi liver, reaksi anafilaksis, kemerahan pada kulit atau reaksi alergi, seperti pembengkakan pada wajah, sesak nafas, sensasi hangat.
Pengobatan Fungal Pneumonia
Tabel 2 Pengobatan Fungal Pneumonia
| Jenis Infeksi | Pilihan Utama | Alternatif | Keterangan |
| Aspergillosis invansif (IPA)11,12 | IV Hari pertama Voriconazole 6 mg/kg/dosis tiap 12 jam, diikuti dengan 4 mg/kg/dosis tiap 12 jam. PO Voriconazole 200-300 mg tiap 12 jam. Pengobatan minimal selama 6-12 minggu tergantung keparahan, lokasi infeksi dan respon pasien. Pasien dengan gangguan sistem imun mungkin membutuhkan waktu yang lebih lama. | Primer Liposomal Amphotericin B 3-5 mg/kg/hari IV; Isavuconazole 200 mg tiap 8 jam untuk 6 dosis, kemudian 200 mg/hari. Kasus yang mengancam jiwa ABLC 5 mg/kg/hari IVPosaconazole Tablet, IV: 300 mg tiap 12 jam pada hari pertama, selanjutnya 300 mg/hari. Golongan Echinocandins biasanya digunakan sebagai terapi kombinasi dengan golongan Triazole. Caspofungin pemberian pertama 70 mg/hari IV, dilanjutkan 50 mg/hari IVAnidulafungin pemberian pertama 200 mg, selanjutnya 100 mg/hari IV.Micafungin 100-150 mg/hari IV Pilihan lain: Itraconazole suspensi 200 mg tiap 12 jam (Tidak direkomendasikan, Itraconazole diberikan untuk pasien dengan penyakit ringan ketika terapi lain tidak tersedia atau tidak dapat digunakan).13 | Terapi kombinasi tidak direkomendasikan digunakan secara rutin. Penambahan agen lain atau mengganti dengan kelas obat lain untuk kasus yang mengancam jiwa dapat dipertimbangkan sesuai kondisi pasien. |
| Cryptococcosis14,15 | Kasus ringan-sedang Fluconazole 400 mg (6 mg/kg) PO tiap 24 jam selama 6-12 bulan. | Itraconazole 200 mg tiap 12 jam PO, Voriconazole 200 mg tiap 12 jam PO, dan Posaconazole 400 mg tiap 12 jam PO dapat diberikan bila Fluconazole tidak tersedia atau dikontraindikasikan. | Jika Flucytosine tidak diberikan atau terapi dihentikan, pertimbangkan untuk memperpanjang durasi AmBd atau LFAmB selama setidaknya 2 minggu. Terkait toksisitas, AmBd dapat diganti dengan LFAmB pada minggu kedua |
| Kasus berat AmBd 0,7-1 mg/kg/hari IV dan Flucytosine 100 mg/kg/hari PO dibagi dalam 4 dosis selama minimal 4 minggu, kemudian dilanjutkan dengan Fluconazole 400 mg/hari selama 8 minggu. | Bila pasien intoleran terhadap AmBd dapat diganti dengan liposomal AmB 3-4 mg/kg/hari IV atau ABLC 5 mg/kg/hari IV. | ||
| Pneumocystis pneumonia (PCP)16,17 | Infeksi ringan hingga sedang TMP-SMX dengan dosis TMP 15-20 mg/kg/hari PO diberikan dalam 3-4 dosis terbagi selama 21 hari atau 2 tablet forte tiap 8 jam PO. Infeksi sedang hingga berat TMP-SMX dengan dosis TMP 15-20 mg/kg/hari IV diberikan dalam 3 atau 4 dosis terbagi selama 21 hari. Obat dapat diganti dengan sediaan tablet setelah terjadi perbaikan klinis. | – | PCP merupakan infeksi jamur yang diobati menggunakan antibiotik. |
| Histoplasmosis | Kasus cukup parah hingga parah AmB liposomal 3 mg/kg/hari IV atau selama 1-2 minggu diikuti dengan Itraconazole 200 mg tiap 8 jam PO selama 3 hari kemudian 200 mg tiap 12 jam selama ≥12 minggu .13,18 | AmBd 0,7-1 mg/kg/hari IV selama 1-2 minggu dapat diberikan pada pasien dengan risiko rendah mengalami nefrotoksisitas. | Methylprednisolone 0,5-1 mg/kg/hari IV dapat diberikan selama minggu pertama dan kedua pada pasien dengan komplikasi pada pernapasan. |
| Kasus ringan hingga sedang Keputusan pemberian anti jamur dengan mempertimbangkan tingkat keparahan dan durasi tanda/gejala, serta potensi bahaya pengobatan. Jika hendak menggunakan anti jamur: Itraconazole 200 mg tiap 8 jam selama 3 hari, dilanjutkan 200 mg tiap 12 jam selama 6-12 minggu.19 | – | Terapi diberikan pada pasien dengan gejala menetap >4 minggu. | |
| Coccidioidomycosis20 | Kebanyakan kasus tidak membutuhkan terapi. Terapi diberikan untuk kasus sedang, berat atau infeksi berkepanjangan >6 minggu atau untuk pasien dengan PPOK, gagal ginjal kronis, gagal jantung kongesti, diabetes mellitus. Fluconazole 400 mg/hari PO. Beberapa ahli menyarankan 800 mg/hari, atau Itraconazole 200 mg tiap 12 jam. Beberapa ahli menyarankan dosis muatan 200 mg tiap 8 jam selama 3 hari, diikuti dengan 200 mg tiap 12 jam. Pada kasus berat golongan Azole diberikan sebagai kombinasi dengan AmB. | – | |
| Talaromycosis13,21 | AmB liposomal B 3-5 mg/kg/hari IV selama 2 minggu, diikuti dengan Itraconazole 200 mg tiap 8 jam selama 3 hari, diikuti dengan 200 mg tiap 12 jam selama 10 minggu. Selanjutnya diberikan terapi jangka panjang Itraconazole 200 mg tiap 24 jam hingga imunitas seluler membaik. | AmBd 0,7 mg/kg/hari IV selama 2 minggu, diikuti dengan golongan Azole. Bila AmB tidak tersedia Dosis muatan Voriconazole 6 mg/kg tiap 12 jam IV selama 1 hari, selanjutnya 4 mg/kg tiap 12 jam IV selama 2 minggu atau Dosis muatan Voriconazole 600 mg tiap 12 jam PO selama 1 hari, lalu 400 mg tiap 12 jam selama 2 minggu. Terapi dilanjutkan dengan Voriconazole 200 mg tiap 12 jam PO atau Itraconazole 200 mg tiap 12 jam PO selama maksimum 10 minggu. Selanjutnya, diberikan Itraconazole 200 mg tiap 24 jam PO. | Infeksi oportunistik pada pasien dengan HIV. |
| Blastomycosis22 | Kasus cukup parah hingga parah Formulasi lipid AmB 3-5 mg/kg/hari atau AmBd 0,7-1 mg/kg/hari IV selama 1-2 minggu atau sampai terjadi perbaikan, diikuti dengan Itraconazole 200 mg tiap 8 jam PO selama 3 hari, lalu diturunkan 200 mg tiap 12 jam PO selama 6-12 bulan. Kasus ringan hingga sedang Itraconazole 200 mg tiap 8 jam PO selama 3 hari, lalu diturunkan 200 mg tiap 12-24 jam selama 6-12 bulan. | – |
*Singkatan: ABLC (Amphotericin B lipid complex); AmB (Amphotericin B), AmBd (Amphotericin B deoxycholate); LFAmB (Lipid formulations of AmB) terdiri dari ABLC dan AmB Liposomal; TMP-SMX (Sulfamethoxazole-Trimethoprim); IV (intravenous), PO (oral).
Baca juga: Tata Laksana Pneumonia Komunitas
Referensi
1. Mandanas, R. Fungal Pneumonia. Medscape https://emedicine.medscape.com/article/300341-overview?form=fpf (2021).
2. Wahyuningish, R., Adawiyah, R., Sjam, R. & Prihartono, J. Serious fungal disease incidence and prevalence in Indonesia. Mycoses 64, (2021).
3. Rozaliyani, A., Jusuf, A., ZS, P. & Burhan, E. Infeksi Jamur Paru di Indonesia: Situasi Saat Ini dan Tantangan Di Masa Depan. J. Respirologi Indones. 39, (2019).
4. Limper, A., Knox, K., Sarosi, G. & Ampel, N. An Official American Thoracic Society Statement: Treatment of Fungal Infections in Adult Pulmonary and Critical Care Patients. Am. Thorac. Soc. (2010).
5. Centers for Disease Control and Prevention. Fungal Diseases. https://www.cdc.gov/fungal/index.html (2024).
6. Azar, M. M. A Diagnostic Approach to Fungal Pneumonia: An Infectious Diseases Perspective. Chest (2023).
7. Wolters Kluwer Clinical Drug Information, Lexicomp Application ver 7.3.3 Production. (2023).
8. Nett, J. & Andes, D. Antifungal Agents. Infect Dis Clin N Am (2015).
9. Patel, P. & Zito, P. Antifungal Agents. Natl. Libr. Med. (2025).
10. Farkas, J. Antifungal Agents. Internet Book of Critical Care (IBCC) https://emcrit.org/ibcc/antifungal/#spectrumbydrug (2023).
11. Patterson, T., Thompson, G., Denning, D., Fishman, J. & Hadley, S. Practice Guidelines for the Diagnosis and Management of Aspergillosis: 2016 Update by the Infectious Diseases Society of America. Clin. Infect. Dis. 63, (2016).
12. Lamoth, F. & Calandra, T. Pulmonary aspergillosis: diagnosis and treatment. Eur Respir Rev 31, (2022).
13. Wolters Kluwer. UpToDate Lexidrug. (2025).
14. Perfect, J. R., Dismukes, W. E., Dromer, F., Goldman, D. L. & Graybill, J. R. Clinical Practice Guidelines for the Management of Cryptococcal Disease: 2010 Update by the Infectious Diseases Society of America. Clin. Infect. Dis. 50, (2010).
15. Cardoso, K. & Carroll, L. Pulmonary Cryptococcosis: A Diagnostic and Management Challange Case Report. Natl. Libr. Med. (2024).
16. Clinical Info HIV. Pneumocystis Pneumonia. https://clinicalinfo.hiv.gov/en/guidelines/hiv-clinical-guidelines-adult-and-adolescent-opportunistic-infections/pneumocystis?view=full (2019).
17. Truong, J. & Ashurst, J. Pneumocystis jirovecii Pneumonia. Natl. Libr. Med. (2023).
18. Vergidis, P. Histoplasmosis. MSD Manual https://www.msdmanuals.com/professional/infectious-diseases/fungal-infections/histoplasmosis (2025).
19. Arnold, S., Spec, A., Baddley, J. & Pappas, P. 2025 Clinical Practice Guideline Update by the Infectious Diseases Society of America on Histoplasmosis: Treatment of Asymptomatic Histoplasma Pulmonary Nodules (Histoplasmomas) and Mild or Moderate Acute Pulmonary Histoplasmosis in Adults, Children, and . Clin. Infect. Dis. 81, (2025).
20. Galgiani, J., Ampel, N., Blair, J. & Catanzaor, A. 2016 Infectious Diseases Society of America (IDSA) Clinical Practice Guideline for the Treatment of Coccidioidomycosis. Clin. Infect. Dis. (2016).
21. National Institutes of Health, Centers for Disease Control and Prevention & HIV Medicine Association and Infectious Diseases Society of America. Guidelines for the Prevention and Treatment of Opportunistic Infections in Adults and Adolescents with HIV. (2019).
22. Chapman, S. W., Dismukes, W. E., Proia, L. A. & Bradsher, R. W. Clinical Practice Guidelines for the Management of Blastomycosis: 2008 Update by the Infectious Diseases Society of America. Clin. Infect. Dis. 46, (2008).
https://www.cdc.gov/fungal/index.html