Definisi
Trombositopenia adalah kondisi ketika jumlah trombosit dalam darah berada di bawah normal sehingga meningkatkan risiko terjadinya perdarahan. Trombosit merupakan komponen darah yang berperan penting dalam proses pembekuan darah. Nilai trombosit antara 100-150 x 109/L dikategorikan sebagai trombositopenia ringan, 50-100 x 109/L sebagai trombositopenia sedang, dan <50 x 109/L sebagai trombositopenia berat. Nilai trombosit normal berkisar antara 150-400 x 109/L.1
Penyebab Trombositopenia
Terdapat berbagai penyebab trombositopenia, salah satunya adalah trombositopenia yang disebabkan oleh obat-obatan. Trombositopenia akibat obat dapat dibagi menjadi dua kategori, yaitu drug-induced immune thrombocytopenia dan drug-induced non-immune thrombocytopenia.1
Drug-induced Immune Thrombocytopenia (DITP)1,2
- DITP adalah kondisi trombositopenia imun yang terjadi akibat penggunaan obat tertentu, di mana obat tersebut memicu pembentukan antibodi yang kemudian menghancurkan trombosit. Pasien dengan DITP umumnya mengalami penurunan jumlah trombosit dalam waktu 5-10 hari setelah pemberian obat, yang disertai dengan peningkatan risiko perdarahan.
- Gejala DITP biasanya muncul secara tiba-tiba dan dapat berupa perdarahan yang berat, mudah memar, perdarahan superfisial pada kulit berupa petekie (bintik–bintik kecil berwarna ungu kemerahan) yang sering terlihat pada ekstremitas bawah, perdarahan gusi atau hidung, adanya darah dalam urin atau feses, serta perdarahan menstruasi yang berlebihan.
- Contoh obat yang dapat menyebabkan DITP antara lain Quinine, Antibiotik Sulfonamide dan NSAIDs, Penicillin, Cephalosporin, Tirofiban, Eptifibatide, Abciximab, Procainamide dan Heparin.
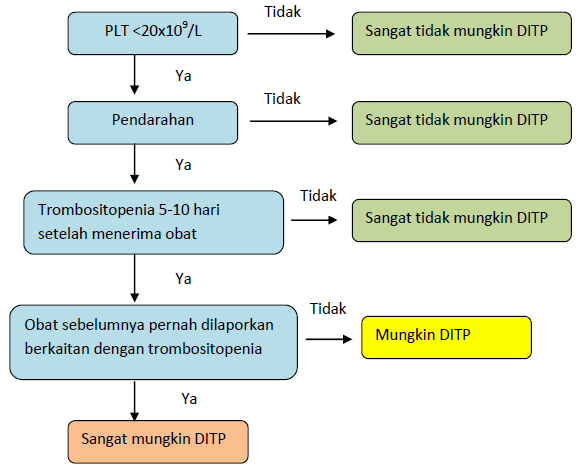
Lima Kriteria Klinis Untuk Menegakkan Diagnosis DITP2 :
- Terdapat paparan obat baru dalam 5-10 hari sebelum terjadi trombositopenia;
- Terjadi pemulihan trombositopenia setelah penghentian obat yang dicurigai;
- Obat lain tetap dilanjutkan atau digunakan kembali setelah penghentian obat yang dicurigai tanpa menyebabkan penurunan jumlah trombosit;
- Penyebab lain trombositopenia telah disingkirkan;
- Paparan ulang terhadap obat yang dicurigai menyebabkan terjadinya trombositopenia ulang.
Pengobatan Drug-Induced Immune Thrombocytopenia2 :
- Menghentikan obat yang diduga menyebabkan trombositopenia. Pada pasien yang menerima banyak obat, bila memungkinkan, obat yang baru dimulai dalam 5-10 hari terakhir (terutama antibiotik) sebaiknya dihentikan dan diganti;
- Pemeriksaan laboratorium awal, dengan pengambilan sampel darah sebelum atau setidaknya 48 jam setelah pemberian Intravenous immunoglobulin (IVIG);
- Pemberian Intravenous immunoglobulin (IVIG) dosis tinggi (1 g/kg BB) selama 1-2 hari. Dosis kedua dapat ditunda apabila terjadi respons trombosit, misalnya, jumlah trombosit meningkat menjadi >50 x 109/L dalam 24 jam. Alternatifnya, IVIG dapat diberikan dengan dosis 400 mg/kg sekali sehari dalam 5 hari, atau dikombinasikan dengan pemberian steroid untuk mempercepat pemulihan trombosit, antara lain:6 Prednisone oral: terapi awal 1 mg/kg/hari (kisaran: 0,5-2 mg/kg/hari; maksimum 80 mg/hari) selama 1-2 minggu, kemudian dosis diturunkan secara bertahap. Total lama terapi tidak boleh lebih dari 6 minggu; jika tidak ada respons dalam waktu 2 minggu, dosis diturunkan secara bertahan selama 1 minggu lalu terapi dihentikan ATAU Dexamethasone oral, IV: 40 mg sekali sehari selama 4 hari dan kemudian dihentikan tanpa pengurangan dosis bertahap.
- Pada pasien dengan trombositopenia berat yang disertai perdarahan atau berisiko tinggi mengalami perdarahan, dilakukan transfusi trombosit.
Drug-induced Non-Immune Trombocytopenia (DNTP)
- DNTP merupakan efek sitotoksik molekul obat terhadap trombosit yang menyebabkan trombopoiesis menjadi disfungsional di sumsum tulang serta secara langsung menghambat aktivitas megakariosit.
- Contoh obat yang dapat menyebabkan DNTP antara lain obat kemoterapi, Linezolid, interferon alfa, Bortezomib, Thiazide diuretic, Ethanol, Tolbutamide dan Ganciclovir.
- Trombositopenia yang diinduksi Linezolid cenderung terjadi pada pengobatan yang berkepanjangan (>2 minggu)7.
- Sebagian besar obat kemoterapi menyebabkan penurunan jumlah trombosit 7-10 hari setelah pemberian, dengan pemulihan umumnya terjadi dalam 2-3 minggu.
Terapi chemotherapy-induced trombocytopenia8:
- Apabila memungkinkan, atasi yang menjadi penyebab trombositopenia, yaitu hentikan antibiotik, obati infeksi, dan kendalikan koagulopati.
- Lakukan penyesuaian dosis kemoterapi, penurunan frekuensi, atau perubahan rejimen, terutama bila kemoterapi tidak bertujuan untuk penyembuhan.
- Berikan transfusi trombosit apabila mengalami perdarahan atau sebagai pencegahan perdarahan berat jika jumlah trombosit ≤10 x 109/L (≤20 x 109/L pada pasien dengan demam).
Heparin-induced Thrombocytopenia
Heparin-induced Thrombocytopenia (HIT) adalah efek samping obat yang serius, ditandai dengan penurunan jumlah trombosit yang disertai peningkatan risiko trombosis vena maupun arteri akibat aktivasi dan agregasi trombosit setelah menggunakan Heparin. HIT termasuk dalam kelompok drug-induced immune thrombocytopenia dan drug-induced non-immune thrombocytopenia3,4
Klasifikasi Klinis HT
Heparin-induced Thrombocytopenia (HIT) diklasifikasikan menjadi dua tipe trombositopenia akibat Heparin, yaitu HIT tipe 1 dan HIT tipe 2.
| Keterangan | HIT Tipe 1 | HIT Tipe 2 |
| Mekanisme | Nonimmune | Immune-mediated (antibodi terhadap PF4 Complex) |
| Penyebab | Terjadi akibat interaksi Heparin dengan trombosit yang menyebabkan penurunan jumlah trombosit. | Kelainan protrombotik yang dimediasi oleh antibodi IgG yang berikatan dengan epitop pada platelet Factor 4 (PF4) dan membentuk kompleks dengan Heparin. |
| Parameter | Penurunan jumlah trombosit ringan dapat terjadi 1-2 hari setelah penggunaan Heparin, dengan jumlah trombosit umumnya tidak turun di bawah 100 x 109/L. | Penurunan jumlah trombosit lebih dari 50% atau terjadinya trombosis dalam 5-14 hari setelah terapi Heparin berkaitan dengan adanya antibodi yang memicu aktivasi sel platelet. |
| Penanganan (terapi) | Tidak terdapat terapi yang spesifik dan jumlah trombosit, umumnya akan kembali normal dalam waktu 4 hari meskipun penggunaan Heparin tetap dilanjutkan. | – Segera hentikan terapi Heparin dan mulai antikoagulan alternatif (dengan dosis terapeutik (lihat tabel 3). – Trombositopenia akibat Heparin merupakan faktor risiko tromboemboli yang bersifat sementara dan reversibel. Terapi antikoagulan dianjurkan selama 4-6 minggu pada pasien trombositopenia akibat Heparin, atau selama 3 bulan bila disertai trombosis. Antagonis Vitamin K sebaiknya dihindari pada fase awal karena dapat menyebabkan penurunan cepat protein C, yaitu antikoagulan alami tubuh. Setelah jumlah trombosit kembali normal, Warfarin dapat diberikan dengan dosis ≤5 mg per hari dan ditingkatkan secara bertahap hingga mencapai nilai International Normalized Ratio (INR) antara 2-3. Pasien dengan trombositopenia akibat Heparin berisiko mengalami nekrosis kulit dan gangren ekstremitas pada awal pemberian Warfarin. Oleh karena itu, Warfarin harus diberikan bersamaan dengan antikoagulan alternatif selama minimal 5 hari sampai INR tercapai. – Transfusi trombosit profilaksis sebaiknya dihindari pada pasien trombositopenia akibat Heparin karena risiko perdarahan relatif rendah, sementara justru dapat meningkatkan risiko trombosis. Namun, Transfusi trombosit masih dapat dipertimbangkan bila diagnosis belum dapat dipastikan. |
Diagnosis Heparin-induced Thrombocytopenia
| Variabel | Penilaian | ||
| 2 | 1 | 0 | |
| Trombositopenia akut (Thrombocytopenia) | Terjadi penurunan jumlah trombosit >50% atau mencapai nilai terendah 20 x 109/L | Terjadi penurunan jumlah trombosit 30-50% atau mencapai nilai terendah antara 10-19 x 109/L | Terjadi penurunan jumlah trombosit <30% atau mencapai nilai terendah <10 x 109/L |
| Waktu penurunan trombosit (Timing of trombosit count fall) | Onset umumnya terjadi pada hari ke-5 hingga ke-10, atau dapat terjadi lebih cepat (≤1 hari) pada pasien dengan riwayat paparan Heparin dalam 30 hari terakhir. | Kondisi ini masih konsisten dengan penurunan pada hari ke-5 hingga ke-10, namun tidak jelas; dapat juga muncul setelah hari ke-10 atau terjadi cepat (≤1 hari) pada pasien dengan riwayat paparan Heparin 30-100 hari sebelumnya. | Terjadi pada hari ke-4 tanpa adanya paparan Heparin dalam waktu dekat |
| Trombosis (Thrombosis) | Muncul trombosis baru yang disertai nekrosis kulit dan reaksi sistemik akut | Diduga terjadi trombosis, ditandai dengan trombosis yang semakin memburuk atau berulang, serta munculnya lesi eritematosa | Tidak ada |
| Penyebab lain trombositopenia (oTher causes of thrombocytopenia) misalnya akibat obat-obatan, sepsis, gagal sumsung tulang, dll | Tidak ditemukan penyebab lain yang dapat menjelaskan penurunan jumlah trombosit | Kemungkinan penyebab lain | Ada |
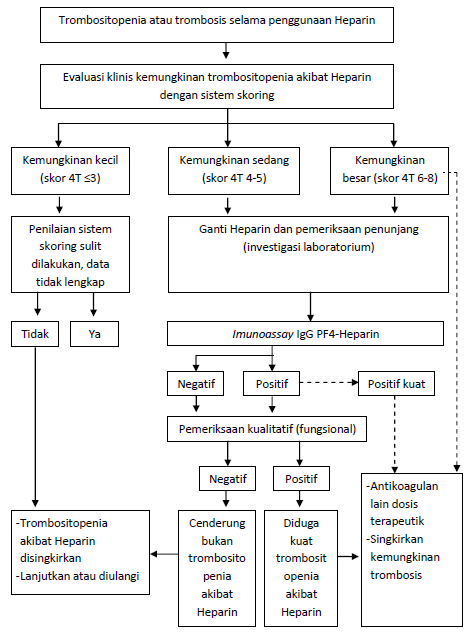
Manajemen Heparin-induced Thrombocytopenia
Penatalaksanaan Heparin-induced Thrombocytopenia (HIT) meliputi penghentian Heparin dan pemberian Antikoagulan Non-Heparin. Jenis Antikoagulan Non-Heparin yang dapat digunakan untuk pengobatan HIT telah dirangkum dalam tabel 3.
| Agen | Ekskresi | Waktu paruh | Regimen | Pemantauan |
| Parenteral | ||||
| Argatroban* | Hati | 39-51 menit | Kontinyu intravena 2 mcg/kgBB/menit, diturunkan hingga 0,5-1,2 mcg/kgBB/menit pada pasien dengan penyakit hati, penyakit kritis, atau operasi jantung. | Mengatur dosis untuk menjaga aPTT 1,5-3 kali batas normal, tidak melebihi 100 detik; dosis tidak boleh melebihi 10 mcg/kg/menit. |
| Desirudin* | Ginjal | ̴ 2 jam | Dosis profilaksis DVT 15 mg tiap 12 jam SC. | Hentikan terapi jika nilai aPTT melebihi 2 kali kontrol; dilanjutkan dengan dosis yang dikurangi (berdasarkan tingkat kelainan aPTT) ketika aPTT <2 dua kali kontrol. |
| Bivalirudin* | Ginjal | 25 menit | Dosis awal 0,15-2 mg/kg/jam IV. | Mengatur dosis untuk menjaga aPTT 1,5-2,5 kali batas normal. |
| Danaparoid* | Ginjal | ̴ 25 jam | Bolus IV diberikan sebesar 1.250-1.500 unit untuk BB ≤55 kg; 2.250-2.500 Unit untuk BB 55-90 kg; 3.750 Unit untuk BB >90 kg. Setelah bolus, dilanjutkan dengan infus intravena 400 Unit/jam selama 4 jam pertama, 300 Unit/jam selama 4 jam berikutnya, kemudian 150-200 U/jam. | Mengatur dosis hingga anti-Xa 0,5-0,8 U/ml. |
| Fondaparinux | Ginjal | 17-20 jam | 1 x 5 mg SC untuk BB <50 kg; 7,5 mg untuk BB 50-100 kg; 10 mg untuk BB >100 kg. | Tidak perlu |
| Enteral | ||||
| Dabigatran (Pradaxa®) | Ginjal (~85%) | 12-17 jam | 150 mg tiap 12 jam PO. | Tidak perlu |
| Rivaroxaban | Ginjal (~33%) | 5-9 jam | 15 mg tiap 12 jam bersama makanan selama 21 hari atau sampai jumlah trombosit pulih, kemudian dilanjutkan dengan dosis 20 mg sekali sehari bersama makanan. | Tidak perlu |
| Apixaban (Eliquis®) | Ginjal (~25%) | 8-15 jam | 10 mg tiap 12 jam untuk 7 hari atau hingga jumlah trombosit pulih, kemudian dilanjutkan dengan dosis 5 mg tiap 12 jam. | Tidak perlu |
| Edoxaban (Lixiana®) | Ginjal (~50%) | 10-14 jam | 60 mg sekali sehari untuk BB>60 kg; 30 mg sekali sehari untuk BB≤60 kg. | Tidak perlu |
*Keterangan: Tidak tersedia di Indonesia; BB (Berat Badan); IV (Intravena); PO (Per Oral); SC (Subkutan)
Baca juga artikel tentang Penatalaksanaan Community-Acquired Pneumonia Pada Dewasa
Daftar Pustaka :
- Drug Induced Trombocytopenia. https://medlineplus.gov/ency/article/000556.htm (diakses tanggal 22 Januari 2026)
- Marini. I et al. 2022. Treatment of Drug-Induced Immune Thrombocytopenia. Available at https://www.haematologica.org/article/view/haematol.2021.279484 (diakses tanggal 22 Januari 2026)
- Ryan Rodgers. 2022. Heparin Induced Thrombocytopenia, Diagnosis and Treatment. Available at https://www.nhsggc.org.uk/media/262742/heparin-induced-thrombocytopenia-diagnosis-and-treatment.pdf (diakses tanggal 22 Januari 2026)
- Nicolas Diala et al. 2023. Heparin-Induced Thrombocytopenia. Available at https://www.ncbi.nlm.nih.gov/books/NBK482330/ (diakses tanggal 22 Januari 2026)
- May Jori et al. 2024. Practical Guide to the Diagnosis and Management of Heparin-Induced Thrombocytopenia. Hematology Aam Soc Hematol Educ Program. Available at https://pmc-ncbi-nlm-nih-gov.translate.goog/articles/PMC11665626/?_x_tr_sl=en&_x_tr_tl=id&_x_tr_hl=id&_x_tr_pto=tc (diakses tanggal 27 Januari 2026)
- Aplikasi Lexicomp Version 9.2.3, Copyright 2026, Wolters Kluwer Clinical Drug Information, Inc.
- Thabit, K Abrar. 2024. Linezolid-Associated Thromocytopenia: Assessment of Risk Factors in Patients without Hemato-Oncologic Disease. Available at https://www.mdpi.com/2077-0383/13/8/2380 (diakses tanggal 22 Januari 2026)
- David J. Kuter. 2022. Treatment of Chemotherapy-Induced Thrombocytopenia in Patients With Non-Hematologic Malignancies. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9152964/doi/10.3324/haematol.2021.279512 (diakses tanggal 27 Januari 2026)