Diare Akut pada Anak
November 22, 2023Mengenal dan Mencegah Stunting
January 24, 2024Lanjut usia atau geriatri adalah seseorang yang telah mencapai usia 60 tahun ke atas. Geriatri memerlukan perhatian khusus, karena umunya semakin lanjut usia seseorang, semakin beragam pula masalah kesehatan yang dihadapi. Pemilihan terapi pada geriatri akan berbeda dengan kelompok usia lain.
Menurut Peraturan Menteri Kesehatan RI No. 79 Tahun 2014, lanjut usia atau geriatri adalah seseorang yang telah mencapai usia 60 tahun ke atas. Geriatri memerlukan perhatian khusus, karena umunya semakin lanjut usia seseorang, semakin beragam pula masalah kesehatan yang dihadapi. Pemilihan terapi pada geriatri akan berbeda dengan kelompok usia lain. Ada beberapa faktor yang mempersulit terapi pada geriatri, yaitu:
- Perubahan fisiologis yang memengaruhi farmakokinetika dan farmakodinamika obat
- Menderita beragam penyakit
- Menggunakan banyak jenis obat (polifarmasi)
- Perubahan fungsional pada kemampuan fisik dan neuropsikiatris
- Ketidakpatuhan pasien pada terapi
Pharmacon edisi ini akan membahas perubahan farmakokinetika yang perlu diperhatikan dalam pemberian terapi pada pasien geriatri1.
Perubahan Farmakokinetika Terkait Usia
Farmakokinetika mengacu pada disposisi obat dalam tubuh. Absorpsi, distribusi, metabolisme, dan ekskresi obat dipengaruhi oleh proses penuaan dan penyakit yang dikaitkan dengan bertambahnya usia.
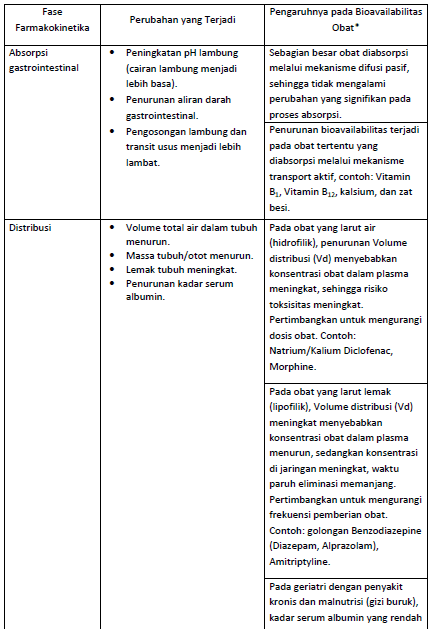
*Bioavailabiltas obat menggambarkan jumlah/kadar dan lama suatu obat berada di dalam plasma darah. Semakin tinggi bioavailabilitas obat, semakin besar efek farmakologi yang ditimbulkan.
Penyerapan Obat (Absorpsi)4,5,6
Fase absorpsi tidak terpengaruh secara signifikan dengan bertambahnya usia meskipun terjadi penurunan luas permukaan usus halus, perlambatan pengosongan lambung, dan peningkatan pH lambung. Penyerapan obat ke dalam sirkulasi sistemik dapat terjadi melalui usus (seperti sediaan oral) atau melalui kulit, otot, lapisan subkutan, atau paru-paru. Obat-obatan yang diberikan secara intravena memiliki bioavailabilitas sebesar 100%, sedangkan bioavailabilitas obat yang diberikan secara oral tergantung pada penyerapan di usus dan first-pass metabolism.
Administrasi Oral
Pada geriatri terdapat beberapa perubahan fisiologis yang terjadi pada saluran pencernaan termasuk penurunan aliran darah di usus serta penurunan motilitas usus dan pengosongan lambung yang disebabkan oleh hilangnya kontrol saraf lokal. Penurunan produksi asam lambung disebabkan oleh gastritis atrofi yang sering terjadi pada pasien geriatri. Perubahan penyerapan akibat peningkatan pH lambung berpengaruh pada pelepasan bentuk sediaan salut enterik, misalnya Aspirin salut enterik yang dapat meningkatkan risiko efek samping gastrointestinal. Namun, penelitian terkait penyerapan obat seperti, Penicillin, Diazepam, Lorazepam, Metronidazole, dan Indomethacin pada geriatri tidak menunjukkan perbedaan dibandingkan dengan penyerapan pada usia muda.
Administrasi Rute Lain
Pada geriatri rute penyerapan selain rute oral juga mengalami perubahan. Penurunan absorpsi melalui jalur inhalasi dapat terjadi pada lanjut usia. Fisiologi paru-paru telah diteliti secara ekstensif dan berubah seiring bertambahnya usia. Pasien yang lebih tua menunjukkan penurunan elastisitas saluran pernapasan dan melemahnya otot pernapasan. Selain itu, pasien geriatri juga mengalami kesulitan untuk menggunakan inhalasi dengan tepat.
Penyerapan obat melalui rute transdermal juga dipengaruhi oleh usia. Pasien geriatri lebih rentan terhadap efek samping Fentanyl transdermal dibandingkan pasien usia muda. Geriatri mengalami penipisan epidermis dan melemahnya struktur dermis yang dapat mengubah dan meningkatkan penyerapan obat transdermal.
Distribusi Obat
Distribusi obat bergantung pada volume distribusi dan tingkat pengikatan protein dengan obat, yang keduanya mungkin dipengaruhi proses penuaan.
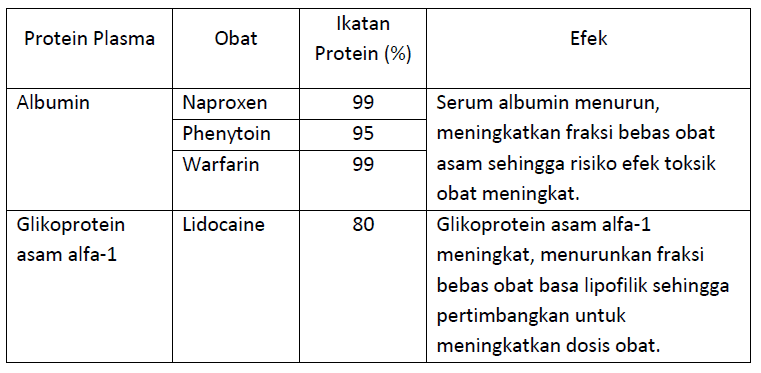
Ikatan Protein
Dua protein pengikat obat yang utama adalah Glikoprotein asam alfa-1 dan albumin. Seiring bertambahnya usia, serum albumin akan semakin menurun dan Glikoprotein asam alfa-1 akan mengalami peningkatan. Pada pasien dengan penyakit kronis atau malnutrisi, penurunan serum albumin yang cepat dapat meningkatkan efek samping obat karena konsentrasi obat yang bebas (tidak terikat) dapat meningkat.
Volume Distribusi
Volume distribusi adalah istilah yang digunakan untuk menggambarkan rasio total obat dalam tubuh dengan konsentrasi obat dalam plasma pada waktu tertentu. Perubahan volume distribusi pada geriatri disebabkan oleh penurunan jumlah kandungan air dalam tubuh dan peningkatan kandungan lemak. Volume distribusi dipengaruhi oleh karakteristik asam-basa dan lipofilisitas.
Karakteristik Asam-Basa
- Asam : obat yang bersifat asam akan mengikat serum albumin, obat tetap berada dalam plasma sehingga volume distribusi menurun.
- Basa : obat yang bersifat basa akan mengikat lipoprotein dan glikoprotein, obat akan distribusi ke jaringan lain sehingga volume distribusi meningkat.
Lipofilisitas
Seiring bertambahnya usia, volume distribusi obat yang bersifat hidrofilik akan menurun, sedangkan volume distribusi obat bersifat lipofilik akan meningkat. Penurunan volume distribusi mengakibatkan konsentrasi obat dalam plasma meningkat sehingga waktu paruh eliminasi semakin pendek. Efek sebaliknya terjadi pada peningkatan volume distribusi obat yang bersifat lipofilik (Tabel 3).

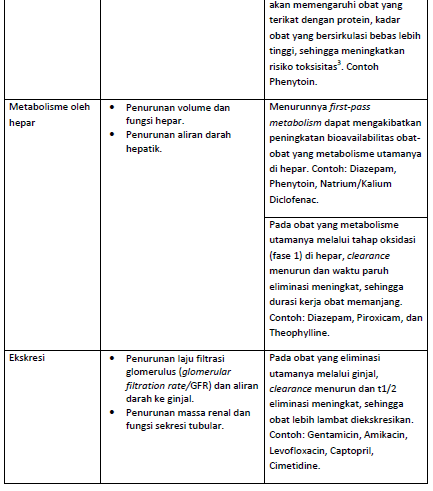
Metabolisme
Metabolisme obat terjadi di banyak tempat, seperti kulit, usus, dan paru-paru, tetapi hati merupakan lokasi utama. First-pass metabolism juga mengalami penurunan dengan bertambahnya usia. Perubahan fisiologis hati yang dipengaruhi usia termasuk penurunan ukuran sebesar 25-35% dan penurunan aliran darah hati ≥40%. Laju metabolisme obat di hati ditentukan oleh aliran darah hati dan aktivitas enzim dalam hepatosit. Obat-obatan seperti Warfarin dan Phenytoin memiliki clearence intrinsik yang rendah dan secara perlahan dimetabolisme oleh enzim hati.
Eliminasi Ginjal
Salah satu perubahan farmakokinetika yang paling penting terkait dengan penuaan adalah penurunan eliminasi obat melalui ginjal. Setelah usia 40 tahun, laju filtrasi glomerulus (e-GFR) menurun rata-rata 8 ml/menit/1,73 m2/tahun, tetapi penurunan e-GFR terkait usia bervariasi pada setiap orang. Pada obat yang eliminasinya melalui ginjal, penurunan e-GFR akan menyebabkan terjadinya perpanjangan waktu paruh sehingga obat lebih lambat di ekskresikan.
Meski serum kreatinin banyak digunakan sebagai penanda fungsi ginjal dalam praktik klinis. Namun ternyata kreatinin saja tidak cukup untuk mengukur fungsi ginjal pada pasien geriati. Umumnya pasien geriatri memiliki serum kreatinin dalam batas normal karena penurunan massa otot dan aktivitas fisik. Oleh karena itu, lebih disarankan menilai fungsi ginjal dengan pengumpulan urin atau menggunakan formula CrCl (creatinin clearance) khusus, seperti Cockcroft-Gault, MDRD, CKD-EPI. Dosis obat harus disesuaikan dengan CrCl pasien.
- Kalkulator online untuk menghitung e-GFR dengan metode MDRD: https://reference.medscape.com/calculator/140/mdrd-egfr#
- Kalkulator online untuk menghitung Cockcroft-Gault: https://reference.medscape.com/calculator/51/crcl-cockroft-gault#
- Kalkulator online untuk menghitung CKD-EPI: https://reference.medscape.com/calculator/251/egfr-using-ckd-epi-2021-update
Pengobatan Tidak Tepat pada Geriatri
Berbagai kriteria dari Eropa dan Amerika Serikat telah dikembangkan oleh para ahli. Kriteria untuk menilai kualitas praktik peresepan dan penggunaan obat bagi lanjut usia. Kriteria yang paling banyak digunakan adalah AGS Beers Criteria yang terdiri dari lima bagian, yaitu7:
Potensi Pengobatan yang Tidak Tepat
| Obat | Alasan | Rekomendasi |
| Aspirin untuk primary prevention of ASCVD untuk pasien dengan penyakit kardiovaskular | Risiko perdarahan meningkat akibat penggunaan Aspirin. Studi menunjukkan kurangnya manfaat dan potensi pada penggunaan primary prevention of ASCVD pada pasien geriatri. Catatan: Aspirin dapat digunakan sebagai secondary prevention of ASCVD pada pasien geriatri. | Hindari penggunaan Aspirin sebagai terapi awal pada primary prevention of ASCVD untuk pasien denganpenyakit kardiovaskular. Pertimbangkan untuk menghentikan penggunaan Aspirin pada pasien geriatri yang sudah menggunakan Aspirin untuk primary prevention of ASCVD. |
| Warfarin untuk pengobatan fibrilasi atrium nonvalvular atau tromboemboli vena (VTE) | Dibandingkan dengan DOAC, Warfarin memiliki risiko perdarahan yang lebih tinggi (khususnya perdarahan intrakranial) dan efektivitas yang serupa atau lebih rendah untuk pengobatan fibrilasi atrium nonvalvular dan VTE. DOAC merupakan pilihan antikoagulasi yang lebih disukai pada kondisi ini. | Hindari Warfarin sebagai terapi awal kecuali sebagai alternatif (misalnya DOAC) yang memiliki kontraindikasi pada penggunaannya. Bagi geriatri yang telah menggunakan Warfarin dalam jangka panjang, dapat melanjutkan pengobatan Warfarin, terutama pada pasien yang memiliki nilai INR terkontrol dan tidak mengalami efek samping. |
| Sulfonylurea (short-acting dan long-acting) contoh: Gliclazide, Glimipiride, Glipizide, Glyburide (Glibenclamide). | Sulfonylurea berisiko menyebabkan kejadian kardiovaskular, kematian, dan hipoglikemia yang lebih tinggi dibandingkan obat diabetes lain. Sulfonilurea dapat meningkatkan stroke iskemik. Sulfonylurea dengan kerja panjang (Glyburide dan Glimepiride) memberikan risiko hipoglikemia berkepanjangan dibandingkan dengan Sulfonylurea kerja pendek (Glipizide). | Hindari penggunaan Sulfonylurea sebagai terapi tunggal atau kombinasi, kecuali terdapat kendala dalam penggunaan obat alternatif. Apabila penggunaan Sulfonilurea, maka pilih agen kerja pendek (seperti, Glipizide). |
Pengobatan yang berpotensi tidak tepat pada pasien dengan penyakit atau sindrom tertentu
| Penyakit | Obat | Alasan | Rekomendasi |
| Gatrointestinal (Riwayat tukak lambung atau duodenum) | Aspirin NSAID non selektif COX-2 | Obat-obat tersebut dapat memperburuk riwayat tukak lambung atau menyebabkan tukak baru. | Hindari, kecuali alternatif lain tidak efekif dan pasien dapat menggunakan gastroprotektif ( golongan PPI / Misoprostol). |
Obat-obatan yang digunakan dengan Perhatian Khusus
| Obat | Alasan | Rekomendasi |
| Prasugrel; Ticagrelor | Keduanya dapat meningkatkan risiko perdarahan dibandingkan dengan Clopidogrel, terutama pada usia ≥75 tahun. Namun, risiko ini mungkin diimbangi dengan manfaat kardiovaskular pada pasien tertentu. | Gunakan dengan hati-hati, terutama pada pasien geriatri usia ≥75 tahun. Jika digunakan untuk usia ≥75 tahun, Prasugrel pertimbangkan dosis yang lebih rendah (5 mg). |
| SGLT2 (Canagliflozin, Dapagliflozin, Emplagliflozin, Ertuglifozin*) | Pasien geriatri lebih berisiko mengalami infeksi urogenital, terutama pada wanita di pengobatan bulan pertama. Risiko ketoasidosis diabetik euglisemik juga meningkat pada pasien geriatri. | Gunakan dengan hati-hati. Monitoring kondisi pasien pada infeksi urogenital dan ketoasidosis. |
*Tidak tersedia di Indonesia
Interaksi obat-obat yang berpotensi tidak tepat
| Obat | Obat atau kelas obat yang berinteraksi | Alasan | Rekomendasi |
| Opioid | Benzodiazepines | Meningkatkan risiko overdosis dan efek samping kedua obat. | Hindari penggunaan bersama |
| Phenytoin | Trimethoprim-sulfamethoxazole | Meningkatkan risiko toksisitas Phenytoin. | Hindari penggunaan bersama |
Obat-obatan yang digunakan dalam dosis terbatas atau dihindari karena berdampak pada fungsi ginjal.
| Obat | CrCl (ml/min) | Alasan | Rekomendasi |
| Antiinfeksi | |||
| Trimethoprim-sulfamethoxazole | <30 | Memperburuk fungsi ginjal dan dapat mengakibatkan hiperkalemia. Risiko hiperkalemia terjadi terutama pada penggunaan ACEI, ARB, atau ARNI secara bersamaan. | CrCl 15-29 ml/min : Kurangi dosis hingga 50% dari dosis umum. CrCl <15 ml/min : hindari penggunaan obat. |
| Kardiovaskular dan antitrombotik | |||
| Rivaroxaban | <50 | Kurangnya bukti efektivitas dan keamanan pada pasien dengan CrCl <15 ml/min; bukti terbatas pada CrCl 15-30 ml/min. | CrCl 15-50 ml/min : 15 mg sekali sehari CrCl <15 ml/min : hindari penggunaan Rivaroxaban |
| Spironolactone | <30 | Menyebabkan hiperkalemia | Hindari penggunaan Spironolactone |
| Central Nervous System dan analgetik | |||
| Tramadol | <30 | Meningkatkan Efek samping CNS | Immediate release: tingkatkan interval pemberian dosis menjadi tiap 12 jam, maksimum 200 mg/hari. Extended-release: hindari penggunaan Tramadol |
| NSAIDs (non selektif, selektif COX-2, dan nonacetylated salicylates, baik oral maupun parenteral)* | <30 | Meningkatkan risiko cedera ginjal akut dan penurunan fungsi ginjal lebih lanjut. | Hindari |
*NSAIDS: Non selektif: Diclofenac, Ibuprofen, Indomethacin, Ketorolac, Meloxicam, Naproxen, Piroxicam; selektif COX-2: Celecoxib; Nonacetylated salicylates: Diflunisal, Magnesium Salicylate.
Pengobatan pada Pasien Geriatri
Pemberian obat berlebihan (polifarmasi) dikaitkan dengan penggunaan obat yang tidak tepat indikasi, duplikasi (penggunaan beberapa obat untuk indikasi yang sama), dan polifarmasi. Salah satu definisi polifarmasi yang paling umum adalah penggunaan 5-9 obat secara bersamaan. Penggunaan obat-obatan secara tidak tepat dapat meningkatkan risiko kejadian obat yang tidak diinginkan. Terdapat beberapa dampak polifarmasi pada geriatri, yaitu8:
- Polifarmasi meningkatkan potensi interaksi obat dan peresepan obat yang berpotensi tidak tepat.
- Peresepan kaskade(prescribing cascade) merupakan masalah peresepan terutama bagi pasien usia lanjut dengan penyakit kronis multipel yang cenderung mendapatkan beberapa terapi obat.
- Menurunkan tingkat kepatuhan pasien.
Evaluasi berkala terhadap rejimen obat merupakan komponen penting dalam pengobatan pasien geriatri. Langkah pengoptimalan rejimen obat, yaitu:
- Tinjau penggunaan obat saat ini;
- Hentikan obat yang tidak perlu;
- Pertimbangkan efek samping obat;
- Mengganti dengan alternatif yang lebih aman;
- Memulai dengan dosis terkecil atau melakukan penyesuaian dosis.
Daftar Pustaka
- Peraturan Menteri Kesehatan Republik Indonesia Nomor 79 Tahun 2014. Penyelenggaraan Pelayanan Geriatri di Rumah Sakit.
- Dipiro, JT. 2008. Pharmacotherapy: A Pathophysiologic Approach, 7th Edition. USA: McGraw Hill.
- Sivasamy, V et al. 2023. A Review of The Effectiveness of Interventions to Reduce Medication Errors Among Older Adults in Singapore. Available at https://journals.sagepub.com/doi/epub/10.1177/20101058231172232.
- J.Mark Ruscin dan Sunny A. Linnebur. 2022. Pharmacokinetics in Older Adults. Available at https://www.merckmanuals.com/professional/geriatrics/drug-therapy-in-older-adults/pharmacokinetics-in-older-adults
- Sera, L dan Lynn M. 2012. Pharmacokinetics and Pharmacodynamic Changes Associated with Aging and Implications for Drug Therapy. Available at https://pubmed.ncbi.nlm.nih.gov/22500543/doi: 10.1016/j.cger.2012.01.007.
- Mansoor A dan Mahabadi N. 2023. Volume of Distribution. Available at https://www-ncbi-nlm-nih-gov.translate.goog/books/NBK545280/?_x_tr_sl=en&_x_tr_tl=id&_x_tr_hl=id&_x_tr_pto=tc
- The 2023 American Geriatrics Society Beers Criteria. American Geriatrics Society 2023 Update AGS Beers Criteria® for Potentially Inappropriate Medication Use in Older Adults. J Am Geriatr Soc. 2023; 1-30.
- Rochon A Paulo. 2023. Drug Prescribing for Older Adults. Available at https://www.uptodate.com/contents/drug-prescribing-for-older-adults.
